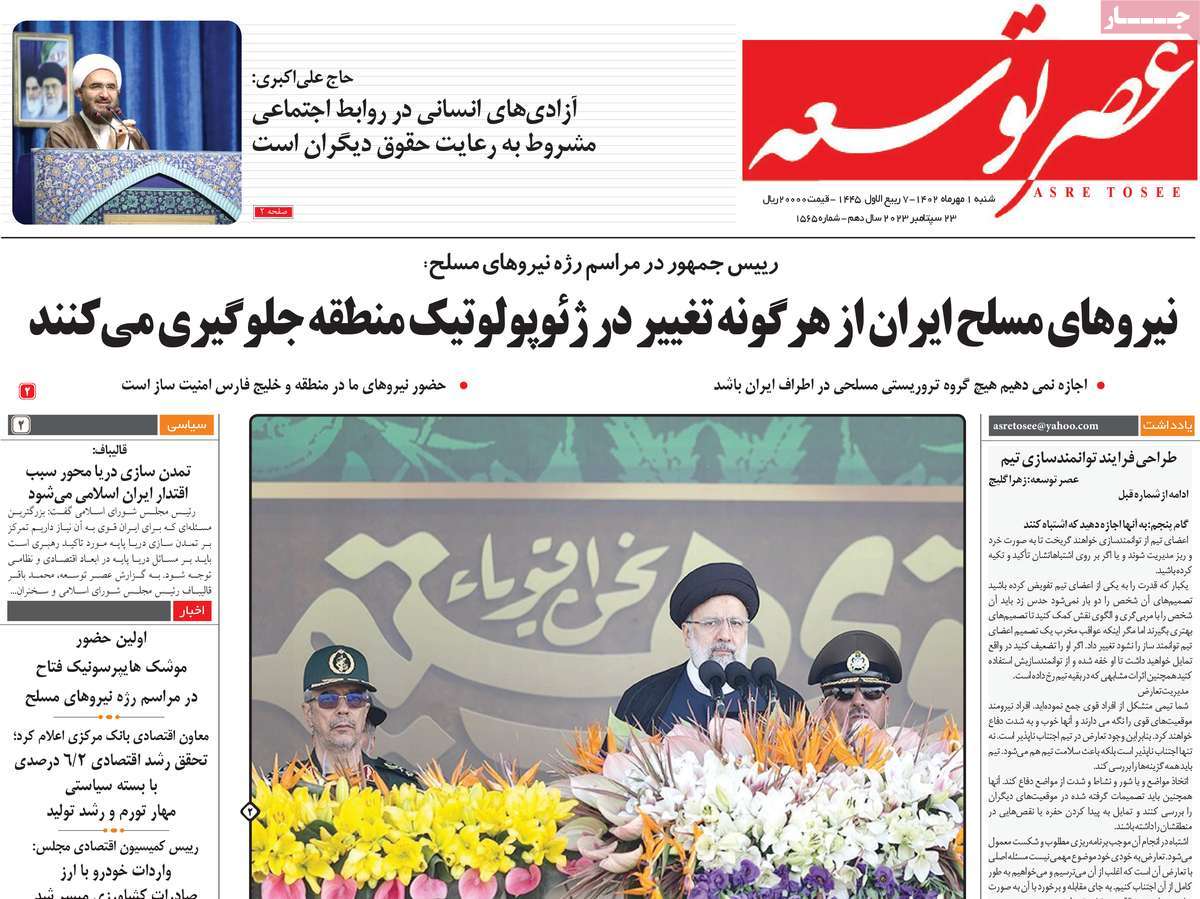
محسن کوشا متخصص جراحی مغز و اعصاب از جراحی ضایعه مغزی عامل تشنج در بیمار مبتلا به صرع مقاوم به درمان دارویی در حالت بیدار خبر داد و عنوان کرد: بیمار آقای ۲۹ سالهای است که به علت تشنجهای مداوم مورد بررسی تیم فلوشیپ صرع و تیم فوق تخصصی بیماریهای تشنج بیمارستان امام حسین (ع) […]
محسن کوشا متخصص جراحی مغز و اعصاب از جراحی ضایعه مغزی عامل تشنج در بیمار مبتلا به صرع مقاوم به درمان دارویی در حالت بیدار خبر داد و عنوان کرد: بیمار آقای ۲۹ سالهای است که به علت تشنجهای مداوم مورد بررسی تیم فلوشیپ صرع و تیم فوق تخصصی بیماریهای تشنج بیمارستان امام حسین (ع) قرار گرفت و کاندید جراحی شد.
وی در ادامه تصریح کرد: در این مورد ضایعهای جنینی در لوب پیشانی (frontal cortex) مغز وجود داشت که بر اثر اختلال در شکل گیری قشر (کورتکس) مغز ایجاد شده و عاملی برای بروز تشنج و رشد سلولی خارج از حد معمول کانونی قشر مخچه (Focal cortical dysplasia, FCD) بوده است.
عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی با اشاره به اینکه بیمار در حالت بیدار مورد عمل جراحی قرار گرفت، گفت: به علت قرار گیری محل ضایعه در نزدیکی منطقه حرکتی صورت و دستها، بیمار در حالت بیدار جراحی شد و همکاری کامل با تیم بیهوشی و جراحی را داشت.
کوشا ضمن تاکید بر بهره گیری از تجهیزات بومی در انجام این جراحی، اظهار کرد: دستگاه ناوبری (Navigation) که تولید داخل است در این جراحی نقش مهمی در تشخیص محل دقیق ضایعه داشته است. همچنین از طریق MRI و ایکاگ (Electrocorticography) حین عمل، عامل تشنج بررسی و با جراحی به صورت کامل برداشته شد.
سهراب سلیمی فلوشیپ بیهوشی جراحی مغز و اعصاب نیز با اشاره به اهمیت بررسی شرایط و وضعیت بیمار توسط تیم متخصص و فوق تخصص برای انجام جراحی به صورت معمول یا بیدار، تصریح کرد: طبق ارزیابیهای انجام شده اگر کانون تشنج زا در نزدیکی بخشهای کنترل کننده عملکردی فرد در مغز باشد، بیمار شانس بیشتری برای جراحی به صورت بیدار دارد تا حین عمل عملکرد این مراکز کنترل شود و هیچ گونه اختلال، ضعف یا نقصانی به مراکز حیاتی که حرکتی، تکلمی و بینایی است، وارد نشود. در این نوع جراحی بیمار پس از عمل به سرعت به شرایط عملکردی قبلی خود بازمی گردد.
وی در خصوص تفاوت این نوع جراحی با جراحیهای معمول، بیان کرد: در جراحیهایی که به صورت بیدار انجام میشود، حین عمل بیمار با آمادگیهایی که از پیش به او داده شده، همکاریهای لازم را با تیم جراحی و تیم بیهوشی دارد، تصاویر و رنگها را میبیند، حرف میزند و میتواند اندامهای خود را حرکت دهد.
وی ادامه داد: در سایر جراحیها، انتخاب دومی وجود دارد؛ به این معنا که در صورت تشخیص امکان بی حسی محل جراحی، اگر این اقدام موفقیت آمیز صورت نگیرد، همان لحظه امکان بیهوشی عمومی فرد وجود دارد، اما در این عمل، انجام بیهوشی عمومی ممکن است به مرکز تکلم، بینایی یا اندامهای حرکتی بیمار ضربه عمدهای وارد کند. از همین رو تیم در این نوع جراحی انتخاب دومی ندارد. انجام نوار مغزی حین عمل نیز از دیگر تفاوتهای عمده جراحی مغز به صورت بیدار است.
عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی تصریح کرد: پس از رسیدن جراح به نقطهای که باید مداخله صورت گیرد، همراهی تیم با بیمار افزایش مییابد و بنا به محل قرار گیری ضایعه درخواستهایی برای حرف زدن یا حرکت دادن اندامها از وی صورت میگیرد تا مرکز تکلم، بینایی و حرکت فرد ارزیابی شود.
دانشیار دانشگاه در ادامه با تاکید بر اهمیت همراهی بیمار با تیم جراحی و بیهوشی، افزود: پیش از انجام جراحی باید با بیمار صحبت شود تا آمادگی کامل را داشته باشد و درصد موفقیت جراحی افزایش یابد.
وی در پایان بیان کرد: انجام عمل جراحی مغز به صورت بیدار برای بیماران مبتلا به صرع مقاوم به درمان، در خارج از کشور هزینه بالایی دارد، بنابراین اگر خدمتی در کشور ارایه میشود باید اطلاعرسانی صورت گیرد تا بیماران به مراکز ارایه دهنده مراجعه کنند.